Gracias a las imágenes de las técnicas de fertilización in vitro, estamos más o menos familiarizados con los óvulos y los espermatozoides. Ese óvulo y ese espermatozoide han recorrido un largo camino de maduración hasta estar listos para procrear. Pero, para que nuestra especie se reproduzca hace falta algo más que dos células en un acto de intimidad. Hace falta que el útero esté listo para acogerlos y ayudarles a crecer y desarrollarse. Y esto tendrá lugar porque el cerebro así lo quiere y gracias a todo un arsenal de hormonas.
Gracias a las imágenes de las técnicas de fertilización in vitro, estamos más o menos familiarizados con los óvulos y los espermatozoides. Ese óvulo y ese espermatozoide han recorrido un largo camino de maduración hasta estar listos para procrear. Pero, para que nuestra especie se reproduzca hace falta algo más que dos células en un acto de intimidad. Hace falta que el útero esté listo para acogerlos y ayudarles a crecer y desarrollarse. Y esto tendrá lugar porque el cerebro así lo quiere y gracias a todo un arsenal de hormonas.
Figura 1.- Fertilización in vitro for inyección del
espermatozoide. Copyright Clinica e centro de pesquisa
 Más allá de cuestiones sexistas que a veces acompañan a las hormonas femeninas, lo cierto es que gracias a ellas se mantiene la especie. De modo que procedamos a las presentaciones: hormona liberadora de gonadotropina (GnRH), hormona estimulante del folículo (FSH), hormona luteinizante (LH), estrógenos y progesterona.
Más allá de cuestiones sexistas que a veces acompañan a las hormonas femeninas, lo cierto es que gracias a ellas se mantiene la especie. De modo que procedamos a las presentaciones: hormona liberadora de gonadotropina (GnRH), hormona estimulante del folículo (FSH), hormona luteinizante (LH), estrógenos y progesterona.
Figura 2.- Comparación del tamaño de un
óvulo (en rojo) con una cabeza de alfiler (en azul).
Todo empieza donde siempre, en el cerebro que, gracias a las hormonas, les dice al útero y a los ovarios: “preparaos para reproducirnos”. El cerebro manda y los ovarios y el útero obedecen. Y dentro del cerebro, el hipotálamo, que secreta la hormona GnRH, que viaja a la pituitaria anterior y libera FSH y LH. Éstas se vierten a la sangre y viajan a su tejido diana, el ovario. Mientras tanto, el ovario está con todos sus folículos plácidamente esperando la señal. Esos folículos son aún inmaduros y constituyen el origen de los óvulos con los que nace cada mujer. No se pueden crear más folículos, así que los que hay, hay que cuidarlos. Aunque con la cantidad de hasta 2 millón de folículos que dan algunas fuentes, tampoco es como para preocuparse.
Figura 3.- Las hormonas del cerebro, FSH y LH, controlan la producción
de estrógenos y progesterona por el ovario.
A lo largo del ciclo menstrual de la mujer, varios folículos van madurando, lo que constituye la fase folicular del ciclo, entre los días 1 y 13 (siendo el día 1 el día en el que empieza el sangrado). Entre los días 5 y 7 se produce la selección de uno de ellos, lo que inhibe la maduración de los demás. Cuando este folículo está listo libera el óvulo que contiene, momento que se denomina ovulación (día 14). El proceso de maduración sólo lo completan unos cuantos folículos en toda la vida fértil de una mujer, puesto que el destino de la mayor parte de ellos, sin embargo, es morir antes de alcanzar la madurez, en un proceso denominado atresia. Durante el proceso de madurez, el folículo pasa por una serie de etapas de crecimiento y desarrollo en el que va adquiriendo nuevas capas de células, hasta la liberación del óvulo. Una vez que el óvulo se ha expulsado, el folículo restante forma el cuerpo lúteo, que finalmente es eliminado, lo que constituye la fase lútea. En la figura se muestra las diferentes etapas por las que pasa un folículo.
Figura 4.- Etapas del desarollo de los folículos ováricos. Las imágenes del folículo
de Graaf y del cuerpo lúteo provienen del Suffolk County Community College.
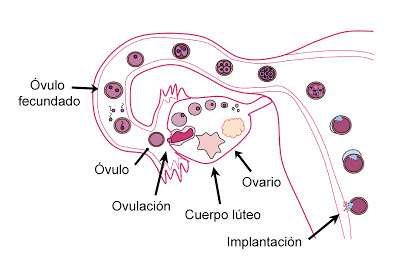
Una vez liberado el óvulo del folículo, éste viaja al útero a través de las trompas de Falopio. Durante ese viaje es cuando puede ser fecundado por un espermatozoide e implantarse en el útero, donde seguirá creciendo durante los siguientes 9 meses. Sin embargo, si el óvulo no es fecundado, es expulsado del útero durante la menstruación.
Figura 5.- Proceso por el que pasa el folículo y el óvul en caso de ser fecundado.
Al mismo tiempo que ocurre todo esto en el ovario, también tiene lugar un importante desarrollo en el útero. Éste constituye el cobijo del futuro embrión o feto. Está formado por tejido muscular, el miometrio, encargado de generar las contracciones que expulsarán al bebé cuando llegue su momento. Sobre este tejido se encuentra el endometrio, que son capas de células epiteliales. Mientras maduran los folículos y se libera el óvulo, el endometrio del útero va creciendo en espera de la llegada de un óvulo fecundado. Este engrosamiento incluye el crecimiento del tejido con más células con el consecuente aumento del riego sanguíneo. Por esta razón, cuando se comprueba que no ha habido fecundación del óvulo, el tejido desarrollado a lo largo del ciclo menstrual se desprende en forma de sangrado abundante, que lleva células del endometrio.
Figura 6.- Crecimiento y desarrollo del endometrio del útero a lo largo del ciclo menstrual.
Todos estos cambios no serían posibles sin la participación de las hormonas mencionadas anteriormente. Éstas varían su concentración en la sangre a lo largo del ciclo menstrual, de acuerdo con su papel en él.
Figura 7.- Ciclo completo. La gráfica central es una simulación de los niveles
de cada hormona en sangre a lo largo del ciclo.
La FSH secretada durante la fase folicular ayuda a madurar los folículos y hace que éstos produzcan estrógenos, lo que provoca la reparación y el crecimiento del endometrio. La LH, por su parte, actúa también sobre los folículos en desarrollo y propicia la secreción creciente de estrógenos. La LH sufre un pico de concentración justo antes de la ovulación, que constituye el factor desencadenante de la liberación del óvulo del folículo predominante. Este pico es el que detectan los tests de ovulación y que ayuda a determinar los días más fértiles del ciclo. Estos son precisamente cuando el óvulo ha sido expulsado del ovario y antes de que degenere, ya que el óvulo tiene una vida de 24-48 horas tras la ovulación.
Una vez liberado el óvulo, el folículo que queda colpasa. Estimulado por la LH, el folículo aumenta de tamaño y se forma el cuerpo lúteo, que secreta progesterona y estrógenos. Estas hormonas a su vez, preparan el endometrio para la implantación del óvulo en caso de fertilización. Si ésta no se produce, el cuerpo lúteo degenera y deja de producir hormonas, lo que provoca la menstruación.
Referencias
- “El gran libro del cuerpo humano. La guía visual definitiva”. Doctora Alice Roberts.
- “Lo esencial en Sistema endocrino y aparato reproductor”. M. Debuse. Harcourt Brace. 1998.
- “Introducción al cuerpo humano”. Tortora y Derrickson. Editorial Médica Panamericana. 2008.
Imágenes
- Modificadas de las originales de Ttrue12 e Isometrik en Wikimedia Commons; y por loudista en flickr.
- Figura de la inyección del óvulo: Copyright Clinica e centro de pesquisa em reprodução humana Roger Abdelmassih.
- Imágenes del cuerpo lúteo y el Folículo de Graaf: Suffolk County Community College (http://www2.sunysuffolk.edu/pickenc/by32%20histology.htm)
- Figura de la inyección del óvulo: Copyright Clinica e centro de pesquisa em reprodução humana Roger Abdelmassih.
- Imágenes del cuerpo lúteo y el Folículo de Graaf: Suffolk County Community College (http://www2.sunysuffolk.edu/pickenc/by32%20histology.htm)